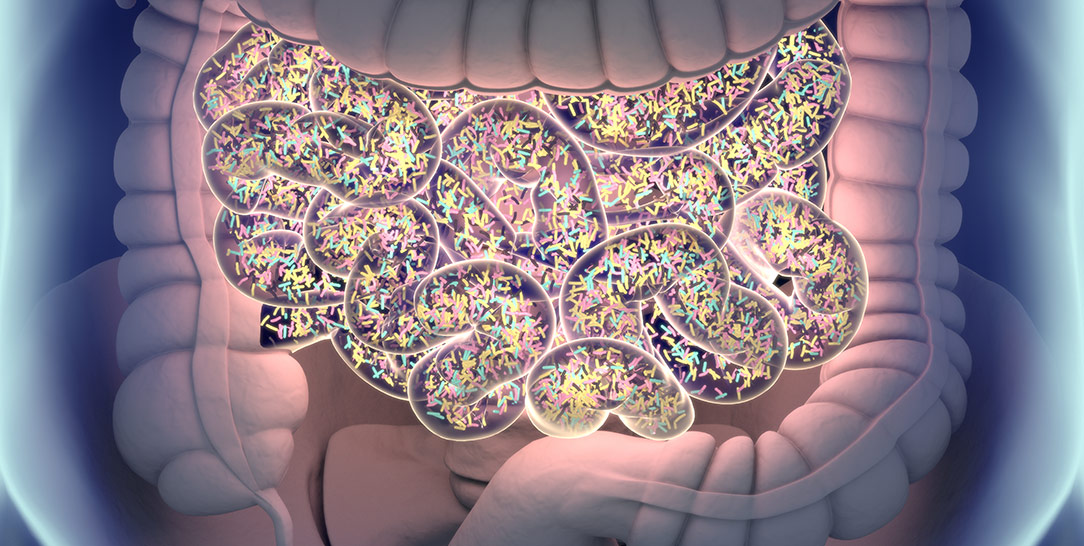
Alterazioni nell’equilibrio della enorme popolazione di microrganismi presente nel nostro intestino possono avere conseguenze importanti: la disbiosi è un problema di cui soltanto negli ultimi tempi si è capito il reale impatto sulla nostra salute.
Il nostro intestino è un posto affollato, popolato da circa 100.000 miliardi di batteri appartenenti a oltre 1000 specie diverse. L’insieme di questi microorganismi, un tempo definito flora batterica intestinale, è oggi chiamato microbiota intestinale.
La relazione tra il nostro organismo e il microbiota è una relazione di simbiosi, una situazione decisamente vantaggiosa per entrambi: il nostro ruolo è di fornire un ambiente caldo, protetto e ricco di cibo ai batteri che, in cambio, contribuiscono alla nostra salute in molte maniere diverse, sia producendo preziosi nutrienti, sia stimolando e modulando la funzione immunitaria intestinale.
La maggior parte di questi microrganismi sono degli anaerobi stretti, batteri che possono crescere soltanto in assenza di ossigeno, più abbondanti di almeno due o tre ordini di grandezza degli anaerobi facoltativi e degli aerobi.
Gli studi più recenti stimano che siano presenti oltre 50 phylum batterici, con netto predominio di Bacteroidetes e Firmicutes, mentre Proteobacteria, Verrucomicrobia, Actinobacteria, Fusobacteria, e Cianobacteria sono presenti in numero minore.
La presenza del microbiota varia lungo il tratto gastrointestinale, con il massimo della densità raggiunto nel colon, dove si possono trovare da cento a mille miliardi di cellule batteriche per ogni grammo di contenuto. Diversa è anche la distribuzione delle varie specie: nel tenue predominano sopratutto Bacilli, una classe di Firmicutes, e Actinobacteria, mentre nel colon troviamo Bacteroidetes e Lachnospiraceae, famiglia dei Firmicutes. Infine abbiamo importanti variazioni anche tra il lume intestinale, dove abbondano Bacteroides, Bifidobacterium, Streptococcus, Enterococcus, Clostridium, Lactobacillus e Ruminococcus, e la mucosa intestinale dove predominano Clostridium, Lactobacillus e Enterococcus.
La maggior parte di questi batteri svolge un ruolo decisamente positivo, tuttavia sono presenti alcune specie che possono essere dannose per l’ospite, perlomeno in condizioni particolari.
Cosa è la disbiosi
In un soggetto sano esiste tutta una rete di scambi continui tra l’ospite e il microbiota intestinale, una rete che assicura il mantenimento di un buon equilibrio vantaggioso per entrambi, tanto che si parla di microbioma, indicando così il complesso sistema formato dall’opsite e dai microrganismi presenti. Il microbiota crea una barriera che protegge l’ospite dalla invasione da parte di specie patogene, stimola e modula l’azione del sistema immunitario e produce numerose sostanze, soprattutto alcuni acidi grassi a catena corta, soprattutto butirrato, essenziali per il benessere delle cellule della mucosa intestinale. Studi recenti mostrano che il microbiota è in grado di interagire anche con altri organi, tra i quali il cervello, fatto che ha portato al fiorire di un gran numero di lavori il cui scopo è di chiarire la natura di queste interazioni e l’importanza che rivestono per lo stato di salute dell’ospite.
I problemi cominciano quando il delicato equilibrio che esiste tra le varie specie che costituiscono il microbiota viene rotto. In questo caso si parla di disbiosi, definita come:
- una alterazione della composizione batterica del microbiota;
- una variazione delle attività metaboliche dei batteri presenti;
- un cambiamento della distribuzione dei batteri lungo l’apparato digerente.
Sono descritti tre diversi tipi di disbiosi:
- perdita di batteri benefici;
- sovracrescita di batteri potenzialmente patogeni;
- perdita complessiva di diversità batterica, con riduzione del numero delle specie presenti.
Spesso tipi diversi di disbiosi coesistono contemporaneamente e le conseguenze di queste alterazioni possono essere molto importanti e decisamente poco piacevoli.
Disbiosi intestinale: i rischi per la salute
Si ritiene che la disbiosi intestinale possa avere un ruolo nella genesi di diverse malattie tra cui le patologie infiammatorie dell’intestino, l’obesità, il diabete, il cancro e anche l’autismo. La ricerca in questo ambito è cresciuta molto negli ultimi anni e la enorme mole di dati raccolta evidenzia l’enorme importanza che ha il microbiota intestinale per la nostra salute.
Malattie infiammatorie dell’intestino
Morbo di Crohn e Rettocolite ulcerosa sono le due più importanti malattie infiammatorie dell’intestino. Un aumento di alcune specie patogene, Mycobacterium avium paratuberculosis, alcuni ceppi di Escherichia coli e Clostridium difficile è associato a queste patologie pur non presentando una stretta relazione causale. In queste malattie è infatti difficile capire se la disbiosi è un fattore di rischio per lo sviluppo della patologia o invece una conseguenza dei processi infiammatori.
In ogni caso in questi soggetti si registra una diminuzione netta dei due gruppi principali, Firmicutes e Bacteroidetes, e un aumento della famiglia delle Enterobatteriacee. Tra le specie netto è l’aumento per Ruminococcus gnavus mentre si ha un deciso decremento per Faecalibacterium prausnitzii e Bifidobacterium adolescentis.
Secondo alcuni autori lo sviluppo di queste patologie infiammatorie sarebbe favorito dalla riduzione delle specie che producono butirrato, sostanza essenziale per il benessere della mucosa intestinale, con aumento delle specie in grado di ridurre lo zolfo, grandi produttrici di acido solfidrico, sostanza tossica in grado di inibire ulteriormente la produzione di butirrato. Ne consegue una alterazione della permeabilità della mucosa che, in individui suscettibili, genererebbe la risposta immunitaria alla base dei processi infiammatori tipici di queste malattie.
La disbiosi è caratterizzata anche da un aumento delle specie in grado di utilizzare l’ossigeno, in genere in netta minoranza, con un aumento della produzione dei composti reattivi dell’ossigeno, sovracrescita degli anaerobi facoltativi e peggioramento della condizione di disbiosi.
Il microbiota intestinale partecipa anche al metabolismo dei sali biliari, modulando l’assorbimento del colesterolo e la formazione di composti derivati che hanno attività antinfiammatoria. Nelle disbiosi associate alle patologie infiammatorie cala il numero di batteri in grado di partecipare a questi processi, un altro importante fattore in grado di contribuire all’aumento dei processi infiammatori.
Obesità
Numerose ricerche hanno evidenziato che l’obesità è accompagnata da importanti alterazioni del microbiota: in particolar modo nei soggetti obesi si registra una diminuzione dei Bacteroidetes e un aumento dei Firmicutes, con l’entità delle alterazioni che pare essere direttamente correlata con la quantità di tessuto adiposo accumulata. Anche in questo caso ci sono studi in corso per stabilire se queste alterazioni siano una causa o una conseguenza dell’obesità, tuttavia interessanti lavori su modello animale sembrano indicare un ruolo causale per la disbiosi. Somministrando la medesima dieta ricca di grassi a topi normali e topi privi di microbiota si è visto che soltanto i primi aumentano di peso. Se si trapianta il microbiota dei topi normali nell’intestino dei topi che ne sono privi, anche questi, in breve, diverranno obesi. Analogamente il trapianto del microbiota di topi magri in topi obesi ha evidenziato un miglioramento delle condizioni di questi ultimi.
Anche nelle disbiosi associate all’obesità si ha una diminuzione delle specie che producono acido butirrico e altri acidi grassi a catena corta, sostanze che si ritiene possano ridurre l’accumulo di grassi a livello del tessuto adiposo. Inoltre la disbiosi favorirebbe il passaggio in circolo di antigeni batterici, soprattutto lipopolisaccaridi (LPS), con aumento dei processi infiammatori sistemici e alterazione di importanti funzioni metaboliche, prima fra tutte la sensibilità all’insulina.
Diabete mellito
Entrambe i tipi di diabete, Tipo 1 insulino-dipendente e Tipo 2 non-insulino-dipendente, pur essendo causati da meccanismi diversi, sono accompagnati da disbiosi intestinale. Nel diabete di tipo 1 si ha riduzione di Bifidobacteria e Lactobacillus, con aumento di Bacteroidetes e Clostridium; nel diabete di tipo 2 si ridue invece Clostridium e aumentano Lactobacillus e Bacteroidetes.
In entrambe i casi si riduce la diversità batterica, si riducono le specie produttrici di butirrato e calano anche i Firmicutes. Anche qui si ha compromissione dell’integrità della mucosa intestinale, passaggio di antigeni in circolo, stimolazione immunitaria, aumento dei processi infiammatori e sviluppo di insulino resistenza.
Anche per queste patologie rimane il dubbio se la disbiosi sia causa o conseguenza della malattia, tuttavia recenti studi su modello animale sembrano suggerire un ruolo causale.
Cancro
Il cancro del colon-retto è una delle forme di cancro più diffuse, seconda causa di morte per cancro nel nostro paese. Come tutte le patologie appena viste, cause e fattori di rischio sono diversi, e anche in questo caso è tipicamente presente disbiosi intestinale, caratterizzata dalla riduzione delle specie produttrici di butirrato e dall’aumento di alcune specie patogene, in particolare Akkermansia muciniphila e Fusobacterium nucleatum. La presenza di queste specie è accompagnata da una forte risposta infiammatoria locale, importante fattore di rischio per lo sviluppo del cancro.
Nei soggetti con cancro del colon-retto si osserva anche un aumento di Enterobateriacee e Bacteroidetes, con diversi lavori su modello animale che indicano un ruolo causale per le alterazioni del microbiota. La disbiosi infatti , oltre a ridurre la produzione di acido butirrico e altri acidi grassi a catena corta, sostanze in grado di inibire la crescita tumorale, può causare un aumento della produzione di α-defensine — sostanze che in condizioni normali riducono la proliferazione di specie patogene ma che se presenti in eccesso possono favorire un ulteriore sviluppo della disbiosi e una riduzione dei processi di regolazione della proliferazione dell’epitelio intestinale — insieme ad altre sostanze genotossiche che promuovono proliferazione e mutazione cellulare, favorendo genesi e sviluppo di masse tumorali.
Autismo
La diffusione dei disturbi dello spettro autistico è aumentata negli ultimi trenta anni. Si ritiene che l’autismo, oltre che ad una predisposizone genetica e a fattori ambientali, possa essere legato anche a sintomi gastrointestinali, tanto che lacuni autori parlano di un asse intestino/cervello con costante comunicazione attraverso vie neurali, endocrine e immunitarie tra i due organi.
Soggetti autistici presentano un microbiota caratteristico, con ridotta diversità microbica, riduzione di Firmicutes, Actinobacteria e Prevotella e aumento di Proteobacteria e Clostridiales. Rilevante è l’aumento di alcune specie, Bacteroides vulgatus e Desulfovibrio, presenti in quantità molto ridotte nelle feci di soggetti che non presentano la patologia, e la comparsa di molte specie, soprattutto anaerobi non formanti spore e microaerofili, che sono invece del tutto assenti in soggetti sani.
Alcuni di questi batteri sono in grado di produrre neurotossine che possono interferire sia con lo sviluppo del sistema nervoso, sia con i delicati equilibri presenti a livello del cervello. Secondo alcuni autori sarebbe l’aumentata presenza di acido propionico prodotto da alcune specie, una piccola molecola in grado di attraversare la barriera emato-encefalica e alterare specifiche funzioni a livello cerebrale, a causare ritardi cognitivi e sintomi tipicamente attribuiti all’autismo.
Si tratta di un settore di studio estremamente interessante che richiede tuttavia ulteriori approfondimenti e studi ben progettati prima che si possa stabilire un deciso nesso causale.
La disbiosi può essere caratterizzata da perdita di batteri benefici, da
sovracrescita di batteri potenzialmente patogeni, daperdita complessiva di diversità batterica, con riduzione del numero delle specie presenti. Le conseguenze per la salute possono essere molto importanti.
Disbiosi e dieta
La dieta è uno dei fattori che più importante nel mantenimento di un corretto equilibrio del microbiota intestinale o nel determinare condizioni che possono favorire lo sviluppo di una disbiosi.
Diversi studi hanno mostrato differenze significative tra il microbiota di soggetti che seguono una tipica dieta occidentale, ricca di zuccheri, grassi saturi e proteine, e il microbiota di individui che consumano una dieta rurale, povera di zuccheri, grassi e zuccheri semplici e molto ricca di fibre: i primi presentano un netto predominio dei Firmicutes e dei Proteobacteria mentre i secondi hanno una popolazione rilevante di Actinobacteria, con particolare abbondanza di Prevotella.
La dieta rurale, ricca di fibre, è associata a una elevata produzione di acido butirrico e acidi grassi a catena corta e si ritiene che proprio l’elevata disponibilità di queste sostanze possa prevenire l’instaurarsi della disbiosi. Sarebbe proprio l’elevato apporto di fibre a rappresentare un importante fattore protettivo.
Anche la presenza di vitamina D nella dieta potrebbe partecipare ai processi che regolano l’omeostasi del microbiota intestinale e contribuire a ridurre i processi infiammatori a livello della mucosa intestinale. La carenza di vitamina D causa un decremento della popolazione di Lattobacilli e un aumento importante di Clostridium.
Il consumo di cereali integrali e altri cibi ricchi di fibra ha azione protettiva anche nei confronti dei tumori del colon-retto, con meccanismi legati sia alla produzione di butirrato sia alla riduzione della produzione di N-nitroso composti, sostanze implicate nella genesi di tumori del tratto gastro-intestinale.
Pare quindi evidente che per avere un microbiota in forma sia necessario consumare verdura, frutta e prodotti integrali, alimenti ricchi di fibre associati ad un aumentata diversità della popolazione batterica intestinale. Accanto alle fibre un ruolo importante potrebbe essere imputabile ad alcuni fitonutrienti presenti in questi alimenti, soprattutto polifenoli, in grado di aumentare la presenza di commensali come Prevotella e Bifidobacteria e ridurre la popolazione di potenziali patogeni come Clostridium. I polifenoli di frutta, verdura, tè e cacao hanno una buona biodisponibilità e una gran parte di quelli presenti arriva nell’intestino dove può svolgere una importante azione regolatrice.
Trattamenti per la disbiosi
Oltre all’approccio dietetico è possibile intervenire in una condizione di disbiosi sia con trattamenti antibiotici sia introducendo batteri che possano indurre cambiamenti nel microbiota intestinale. I batteri possono essere introdotti in forma di probiotici, somministrati con trapianto fecale o tramite interventi sull’ambiente e mostrano effetti importanti sull’ospite e sul suo microbiota: facilitano la formazione di un microfilm protettivo a livello della mucosa intestinale, favoriscono la produzione di batteriocine, sostanze che permettono l’eliminazione selettiva di determinate specie batteriche, e stimolano e modulano l’azione del sistema immunitario.
I probiotici sono batteri in grado di ridurre la risposta infiammatoria e irrobustire la barriera intestinale. Si tratta soprattutto di gram-positivi come Bifidobacteriaum spp., Lactobacillus spp., Lactococcus spp. la cui presenza, pur se transitoria e legata alla somministrazione, è accompagnata da una profonda azione a livello della mucosa, arrivando a modulare l’espressione di specifici geni coinvolti nella risposta immunitaria locale. Alcuni probiotici, come Lactobacillus plantarum e Lactobacillus gasseri possono determinare una riduzione del peso corporeo attraverso la soppressione di alcune vie metaboliche. I probiotici non vanno usati in maniera casuale, andrebbero scelti con cura in funzione della situazione su cui si sta intervenendo e presentano lo svantaggio di essere limitati dalla quantità di batteri che riesce effettivamente ad arrivare all’intestino con somministrazione orale.
Il trapianto fecale consiste nel trasferire nell’intestino del paziente, con metodiche diverse, il microbiota di un soggetto sano, ricco di specie ad azione antinfiammatoria come Faecalibacterium prausnitzii , Rosebura faecis e Bacteroides ovatus. Questo tipo di intervento ha fatto registrare un buon successo nel trattamento di disbiosi caratterizzate da proliferazione di Clostridium difficile con una percentuale di successi superiore al 90% dei casi trattati. Meno efficaci gli interventi in malattie infiammatorie intestinali. Siamo ancora agli inizi per terapie di questo tipo ed è evidente la necessità di standardizzare le modalità dell’intervento, di selezione dei donatori, di preparazione dei campioni da trapiantare e delle modalità di somministrazione.
Gli interventi sull’ambiente nascono dall’osservazione che una ridotta esposizione a batteri ambientali — a partire dalla nascita con parto cesareo che praticamente elimina l’esposizione alla flora batterica presente nel canale del parto, per continuare con le condizioni di rigoroso igiene, talvolta maniacale, in cui ormai cresce la maggior parte dei bimbi nei paesi occidentali — può alterare in maniera drammatico il profilo del microbiota, ritardando lo sviluppo del sistema immunitario e influenzando sviluppo e maturazione di altri organi, compreso il sistema nervoso centrale. Si ritiene che sia quindi importante l’esposizione del neonato e del bambino ad un ampio spettro di microorganismi, patogeni e commensali.
Altri fattori ambientali che possono determinare alterazioni del microbiota sono stress, alterazioni del ritmo circadiano, modalità e tempistica di assunzione del cibo; tutte situazioni in grado di indurre disbiosi favorendo lo sviluppo di una condizione di obesità. [1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12]
Aver cura del microbiota
L’enorme popolazione di microorganismi che popola il nostro intestino ha un ruolo importante nel garantire la nostra salute e alterazioni nel delicato equilibrio del microbiota possono contribuire allo sviluppo di numerose patologie.
La disbiosi può essere dovuta a tanti fattori, tra i quali gioca un ruolo importante la dieta: verdura, frutta, legumi e prodotti integrali sono essenziali per mantenere una popolazione batterica numerosa e varia, in grado di assicurare una elevata produzione di butirrato e di agire in maniera positiva sui processi infiammatori e sull’integrità della barriera intestinale. Anche il consumo di alimenti contenti probiotici può aiutare, mentre altri interventi devono essere considerati vere e proprie terapie e eseguiti sotto il controllo di professionisti specializzati.
Vi lascio un suggerimento che ritengo estremamente importante: prendetevi cura del vostro microbiota e li vostro microbiota si prenderà cura di voi. Farlo è semplice e richiede semplici modifiche alla nostra dieta e uno stile di vita più rispettoso dei nostri ritmi naturali.